Mantém a forma do corpo, formando o esqueleto da maioria dos invertebrados. Liga-se a músculos, participando também no aparelho motor do corpo (movimentação).
- Células: osteoblastos, células secretora (produtora) de matriz, com longas projeções de seu citoplasma. Inativos, os osteoblastos reduzem suas projeções e passam a ser chamados de osteócitos (as projeções servem de pequenos canais de comunicação entre os componentes do tecido). Há também os osteoclastos, grandes células polinucleadas responsáveis por "limpar" o osso, destruindo e absorvendo a matriz óssea de áreas lesadas ou envelhecidas, renovando a área; sua ação é concomitante (ECA, FADUL, concomi-quem?... concomitante = ao mesmo tempo) à ação dos osteoblastos, que repõe a matriz que foi destruída.
- Matriz intercelular: composta por uma parte orgânica (35%) e outra inorgânica (65%). A parte orgânica é composta pela substância amorfa (mucopolissacarídica, assim como no tecido cartilaginoso) e pelas fibras colágenas. A parte inorgânica, responsável pela "dureza" do tecido, é composta de Fostatos (de cálcio e magnésio) e Carbonato de cálcio.

As células e a matriz, no tecido ósseo, organizam-se em osteônios, que são camadas concêntricas de matriz óssea (ou lamelas), por onde passam vasos sangüíneos e nervos. Os osteônios, há um tempo atrás, eram chamados de "sistemas de Havers": os vasos longitudinais (horizontais) eram os canais de Havers e os vasos transversais (verticais) eram os canais de Volkmann (não precisa decorar, só precisa saber).
- Perióstio: como os osteoblastos não se multiplicam nem os osteócitos ressuscitam, precisa haver reposição de osteoblastos no tecido, assim como era no tecido cartilaginoso. E, assim como no tecido cartilaginoso, existe um tecido conjuntivo propriamente dito (fibroso, ou denso não-modelado) que envolve o tecido e realiza a reposição celular.
- Ossificação

No início, há apenas a estrutura cartilaginosa, que começa a produzir uma matriz calcificada no centro (processo de ossificação primária), que vai se extendendo para as extremidades. Um vaso sangüíneo do pericôndrio, entra na cartilagem, atingindo a matriz calcificada; esse vaso começa a ramificar-se e é chamado de artéria nutridora. O pericôndrio se digitransforma, dando origem ao perióstio, que agora produzirá células ósseas, e não mais cartilaginosas. Com a extensão da parte calcificada e da artéria nutridora, começa a calcificar a parte mais extrema da matriz cartilaginosa (processo de ossificação secundário). Com a ossificação total, forma-se a medula óssea (ou tutano), que é tecido hematopoiético (veremos mais a frente); as junções das extremidades do osso são esponjosas, com a matriz "porosa" e coberta de cartilagem articular (articulações), possibilitando o crescimento dos ossos durante o crescimento do indivíduo.
Já o processo de restituição óssea ("bone remodeling") em casos de lesão, ocorre da seguinte forma:

Na área lesionada, os osteoclastos se concentram e destroem todo a matriz afetada, sendo seguidos por um cordão de osteoblastos, que reconstituem a área lesionada.
O mesmo ocorre quando há fratura completa do osso e uma parte é separada da outra: as duas partes têm de ser mantidas em contato para que os osteoclastos e osteoblastos ajam. É preciso que o osso seja reposicionado da maneira certa, pois da maneira que ele for "reencaixado", assim ele será recalcificado; se o osso não ficar na posição original, ele calcificará tortuosamente.
Geralmente, forma-se um "calombo" ao redor da lesão ou da fratura, pois há uma superprodução/superatividade dos osteoblastos, gerando mais matriz do que o necessário (é isso também que ocorre no calejamento: gera-se uma pequena lesão para que a área fique mais "calombada" e rígida).
- Osteoporose
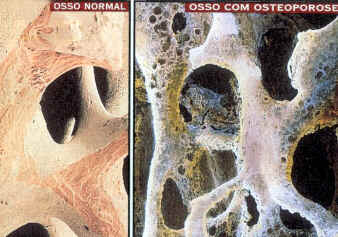 A osteoporose é uma doença degenerativa que ataca o tecido ósseo, deixando-o poroso (daí o nome). Suas causas são diversas, que vão de tendência genética a problemas alimentares (dieta pobre em cálcio). O que ocorre também varia: queda na produção de osteoblastos, não havendo reposição eficaz de matriz, deixando "vazios" entre as células, os poros. Pode estar relacionado com distúrbios hormonais e sangüíneos, também.
A osteoporose é uma doença degenerativa que ataca o tecido ósseo, deixando-o poroso (daí o nome). Suas causas são diversas, que vão de tendência genética a problemas alimentares (dieta pobre em cálcio). O que ocorre também varia: queda na produção de osteoblastos, não havendo reposição eficaz de matriz, deixando "vazios" entre as células, os poros. Pode estar relacionado com distúrbios hormonais e sangüíneos, também.Tecido Conjuntivo Hematopoiético
Responsável pela (hematopoiese) formação, desenvolvimento e maturação de elementos do sangue e da linfa (componente do sistema linfático, grande responsável pela defesa do corpo). O tecido hematopoiético localiza-se na medula óssea vermelha (interior dos ossos), timo, baço, linfonodos, entre outros órgãos linfáticos.
- Células: hemocitoblastos, ou também chamados células-tronco adultas (pluripotentes), que se diferenciam em células componentes do sistema sangüíneo ou linfático.
- Matriz: substância amorfa líquida (muita água) e pouquíssimas fibras proteicas (não faz muito sentido falar de fibras - que dão sustentação, num tecido líquido.
Tecido Conjuntivo Sangüíneo
Atua como transportador e distribuidor rápido de substâncias pelo corpo, participando na defesa interna do corpo. O tecido sangüíneo, o próprio sangue, corre no interior de vasos (veias e artérias).
- Células (é uma porrada!):

(esquema das células e sua origem)
 Eritrócitos (também conhecidos como hemáceas ou glóbulos vermelhos): anucleadas, cheias de hemoglobina, uma metal-proteína (Fe) que têm afinidade com Oxigênio, sendo responsável pelo transporte deste pelo corpo. A hemoglobina recebe prefixos de acordo com as ligações: se não estiver ligada a nenhum gás, é chamada deoxy-hemoglobina; ligada ao O2, oxy-hemoglobina e ligada a CO (monóxido de carbono), é chamada de carboxy-hemoglobina (quando há a ligação com o CO, há o risco de insuficiência respiratória, pois o CO impede a ligação da hemoglobina com o O2, impossibilitando a respiração celular e causando, conseqüentemente, parada respiratória).
Eritrócitos (também conhecidos como hemáceas ou glóbulos vermelhos): anucleadas, cheias de hemoglobina, uma metal-proteína (Fe) que têm afinidade com Oxigênio, sendo responsável pelo transporte deste pelo corpo. A hemoglobina recebe prefixos de acordo com as ligações: se não estiver ligada a nenhum gás, é chamada deoxy-hemoglobina; ligada ao O2, oxy-hemoglobina e ligada a CO (monóxido de carbono), é chamada de carboxy-hemoglobina (quando há a ligação com o CO, há o risco de insuficiência respiratória, pois o CO impede a ligação da hemoglobina com o O2, impossibilitando a respiração celular e causando, conseqüentemente, parada respiratória).
- Trombócitos (ou plaquetas): são fragmentos de células gigantes (megacariócitos) da medula óssea. São responsáveis pelo processo de coagulação sangüínea.
- Leucócitos (glóbulos brancos): diversos tipos de células, ligadas à defesa do organismo (por fagocitose ou produzindo proteínas de defesa). ALguns tipos:
- Neutrófilos: fagocitando agentes invasores, sem papo, constituem a primeira linha de defesa do organismo.
- Basófilos: atuantes em processos alérgicos. Atuam através da histamina e heparina (aumentam a capacidade de irrigação dos órgãos e de coagulação, respectivamente).
- Eosinófilos: atuam em processos alérgicos, também secretando histamina.
- Linfócitos: podem inativar os corpos estranhos, produzindo anticorpos (linfócitos B); podem atacar diretamente os agentes invasores, com proteínas e/ou fagocitose (linfócitos T-matadores ou CD8) e podem regular os outros linfócitos (T-auxiliares ou CD4).
- Monócitos: atravessam as paredes dos vasos (= fazem diapedese), entrando em outros tecidos e diferenciando-se em macrófagos ou osteoclastos, ajudando na recuperação desses tecidos, quando lesionados. Têm alta capacidade de fagocitose.
- Células dendríticas: fazem diapedese e podem fagocitar células invasoras, emitindo projeções de sua membrana plasmática (pseudópodes).
- Processo de coagulação:
**Hemofilia: predisposição genética que gera uma queda na produção de plaquetas e, conseqüentemente, na capacidade de coagulação, gerando hemorragias sérias, causando a morte, se não for feita, regularmente, uma reposição plaquetária (no posto de saúde mais perto da sua casa, ou não).
- Matriz: também chamada de plasma. Composta de substância amorfa líquida (muita água) e raríssimas fibras. Responsável pelo transporte de diversos nutrientes.
Resumindo o sistema sangüíneo:

Tecido Muscular
De origem mesodérmica, faz o revestimento de estruturas e órgãos, concedendo-os a capacidade motora (de movimentar-se).
As células, em geral, são alongadas (miócitos) com alta capacidade de contração e relaxamento, graças à grande quantidade de fibras protéicas (fibrilas) dentro das células.
**Quando for mencionada fibra muscular, é o mesmo que falar de células musculares.
O tecido muscular, em geral, divide-se em 3 tipos distintos, de acordo com função e estruturação:
 1. Liso ou visceral: células curtas e fusiformes, mononucleadas, sem estrias. Suas contrações são involuntárias e lentas. Reveste as vísceras (órgãos internos, especialmente nas áreas abdominais, formando os peristaltismos (movimentos involuntários controlados por condições do meio, atuando na digestão, por exemplo).
1. Liso ou visceral: células curtas e fusiformes, mononucleadas, sem estrias. Suas contrações são involuntárias e lentas. Reveste as vísceras (órgãos internos, especialmente nas áreas abdominais, formando os peristaltismos (movimentos involuntários controlados por condições do meio, atuando na digestão, por exemplo).2. Estriado esquelético: células longas e cilíndricas, polinucleadas e com estrias. Suas contrações são voluntárias e rápidas. Forma o que conhecemos como "carne" (revestimento do esqueleto, dando a capacidade de movimentação).
3. Estriado cardíaco: presente apenas no coração, tem células curtas e ramificadas, podendo ser mono ou polinucleadas, com estrias. Suas contrações são involuntárias, rápidas e simultâneas (para aumentar a eficácia de bombeamento de sangue). Para que isso aconteça, existem na superfície do músculo os chamados discos intercalares, que dividem e subdividem os impulsos nervosos entre as fibras musculares do miocárdio (próprio músculo do coração). O conjunto de discos intercalares é chamado marca-passo (quando há falência do marca-passo, pode ser introduzido um artificial, que controle os batimentos).
As fibras musculares organizam-se em feixes (os feixes permanecem unidos por tecidos conjuntivos tendinosos, como o epimísio, o endomísio e o perimísio). Um conjunto de feixes musculares forma um músculo.
 As fibras musculares, internamente, são constituídas, entre outros, por fibras protéicas (chamadas miofibrilas), separadas em fibras de aquitina e fibras de miosina, que se interligam em estruturas denominadas sarcômeros, delimitados por Linhas Z (cadeias de actina). É nessas estruturas que observamos a contração muscular.
As fibras musculares, internamente, são constituídas, entre outros, por fibras protéicas (chamadas miofibrilas), separadas em fibras de aquitina e fibras de miosina, que se interligam em estruturas denominadas sarcômeros, delimitados por Linhas Z (cadeias de actina). É nessas estruturas que observamos a contração muscular.- Contração muscular: a miosina, estimulada por impulso nervoso, cálcio (dos retículos sarcoplasmáticos, presentes dentro das células) e ATP (energia), muda de forma, puxando as fibras de actina "para dentro", contraindo o sarcômero (acontece em todos os sarcômeros de todas as fibras, de todos os feixes, contraindo o músculo).
**Os retículos sarcoplasmáticos armazenam cálcio, liberando-o na contração. O espaço deixado pelo cálcio é preenchido temporariamente por dois átomos de potássio. Quando acontece do potássio não desocupar os retículos, há excesso de cálcio no sistema sarcomeral, impossibilitando o relaxamento, gerando a dor conhecida como câimbra.

- Hipertrofia muscular: é o aumento do músculo, podendo ocorrer da forma "de boa" ou do jeitinho "do mal". A primeira ocorre com o aumento do número de sarcômeros dentro do músculo, decorrente de esforço muscular progressivo, contínuo e acompanhado de uma dieta regular de nutrientes. A segunda forma é pelas bombas, ou anabolizantes, que aumentam a quantidade de hormônios em circulação, alterando o processo de crescimento natural do músculo. Os efeitos podem ser drásticos, gerando, a longo prazo, infertilidade e aumento das características sexuais secundárias do sexo oposto.
Nenhum comentário:
Postar um comentário